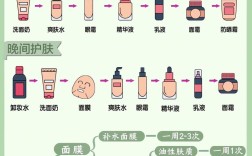
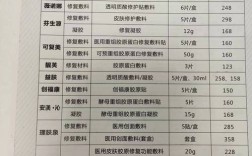
医生在日常工作和生活中较少主动推荐或使用护肤品,这一现象背后涉及多方面因素,既包括医学专业与护肤行业的本质差异,也涉及医生的职业特性、知识结构以及护肤品本身的局限性,以下从几个维度详细分析这一现象。

医学专业与护肤行业的核心目标存在根本差异,医生的职责是诊断和治疗疾病,其专业训练聚焦于病理生理学、药理学、临床诊断等医学领域,核心工具是药物、手术、放疗等医疗手段,而护肤品属于化妆品范畴,其主要功能是清洁、保湿、美化外观,而非治疗疾病,医生会开具处方药治疗痤疮、湿疹等皮肤问题,但不会用护肤品替代药物,因为护肤品中的活性成分浓度通常较低,无法达到治疗效果,这种“治疗”与“护理”的定位差异,决定了医生更倾向于推荐经过严格临床验证的药品,而非护肤品。
医生对护肤品成分的安全性和有效性持更谨慎态度,护肤品市场充斥着大量宣传“抗衰”“美白”“修复”等功效的产品,但其中许多功效缺乏足够的科学依据,医生基于循证医学的原则,要求任何宣称必须有高质量的临床研究支持,某些护肤品添加的“干细胞成分”“基因修复技术”等,往往停留在实验室阶段或样本量不足,难以证明其安全性和有效性,相比之下,医生更熟悉药品的审批流程(如国家药监局NMPA、美国FDA认证),这些流程要求药物经过严格的临床试验,包括I期至IV期研究,确保其风险可控,而护肤品的监管相对宽松,多数产品仅通过“备案”即可上市,无需证明功效,这使医生对护肤品的信任度较低。
医生的职业特性和知识结构也影响其对护肤品的看法,医生的工作繁忙,日常接触的是患者而非护肤品市场,缺乏时间和精力深入研究各类护肤品的成分和功效,他们的专业知识更侧重于疾病的发生机制和治疗,而非皮肤护理的细节,皮肤科医生虽然了解皮肤生理学,但更关注病理状态下的皮肤问题,如炎症、感染、肿瘤等,而非健康皮肤的日常护理,医生对“功效”的定义与护肤品行业存在分歧:行业宣传的“提亮肤色”“缩小毛孔”等效果,在医学上可能并无实际意义,医生更关注的是是否具有改善皮肤屏障功能、减少色素沉着等经过验证的医学价值。
护肤品的使用个体差异大,也增加了医生推荐的难度,每个人的皮肤类型(干性、油性、混合性)、敏感度、生活环境、年龄等因素都会影响护肤效果,同一款保湿霜,可能适合干性皮肤,但油性皮肤使用后可能出现闭口,医生若推荐护肤品,需要为患者个性化定制方案,但这需要耗费大量时间,而医生的工作重心在于疾病治疗,难以兼顾,相比之下,药品的作用机制明确,适应症清晰,医生只需根据诊断结果开具处方即可,无需考虑复杂的个体差异。

从职业伦理角度,医生需避免利益冲突,部分护肤品品牌通过学术赞助、推广活动等方式与医疗机构合作,若医生推荐特定品牌,可能存在利益输送的嫌疑,为了保持职业中立性,许多医生选择不参与任何商业推广活动,也不主动推荐护肤品,医生更倾向于建议患者选择基础护理(如温和清洁、保湿、防晒),这些方法经过长期验证,安全性高,且不受商业利益影响。
护肤品的安全风险也不容忽视,即使是宣称“天然”“温和”的产品,仍可能含有致敏成分(如香精、防腐剂),引发接触性皮炎,医生在临床中见过许多因使用不当护肤品导致皮肤损伤的案例,因此更强调“简单护理”原则,避免患者因追求“功效”而承担不必要的风险,敏感肌患者只需使用无香精、无酒精的基础保湿产品,无需添加复杂活性成分。
医学教育和职业培训中缺乏护肤系统的课程,医学生的课程设置以基础医学和临床医学为主,化妆品学、皮肤护理等知识仅作为选修内容或零散涉及,这导致医生对护肤品的了解可能不如专业皮肤科护理师或化妆品配方师全面,因此在推荐时缺乏自信,更倾向于让患者咨询专业人士或自行选择。
以下是相关问答FAQs:

Q1:医生完全不使用护肤品吗?
A:并非如此,部分医生(尤其是皮肤科医生)会使用护肤品,但通常选择成分简单、功能基础的产品(如保湿霜、防晒霜),且更注重安全性而非宣传的功效,他们可能根据自身皮肤需求选择产品,但不会主动推荐特定品牌或宣传其效果。
Q2:为什么护肤品广告宣称的“功效”医生却不认可?
A:护肤品广告中的“功效”多基于体外实验或短期观察,缺乏大样本、长期的临床数据支持,医生要求功效必须经过随机对照试验等严格验证,而多数护肤品无法满足这一标准,广告中的“改善”“淡化”等表述模糊,医学上需要客观指标(如经皮水分丢失、色素面积测量)来证明效果,而非主观感受。